La fisioterapia è il trattamento per eccellenza del linfedema. Ne parliamo con la dott.ssa Angela Fiume, fisioterapista CDI
Si stima che le persone affette da linfedema nel mondo siano circa 250 milioni. L’incidenza di questa patologia è in costante aumento: in Italia, ogni anno, vengono diagnosticati circa 40.000 nuovi casi.
Il linfedema è notevolmente diffuso, ma le implicazioni della disfunzione linfatica nella popolazione non sono ben studiate.
Le stime sulla prevalenza del linfedema sono relativamente alte, ma la sua prevalenza è probabilmente sottostimata.
Le cause
L’incidenza del linfedema è ampiamente studiata nella popolazione oncologica ma quest’ultima non è l’unica sua causa, vediamole:
Linfedema primario:
● Si associa a displasia del sistema linfatico e può svilupparsi anche con condizioni di altre anomalie vascolari, tra cui la sindrome di Klippel-Trenaunay-Weber, la malattia di Milroy, la sindrome da linfoedema
distichiasico e la sindrome di Turner.
● Il linfedema primario ha 3 tipi: 1- congenito (prima dei 2 anni), 2-praecox (tra i 2 ei 25 anni), 3- tarda (dopo i 35 anni)
Linfedema secondario le cause possono essere:
● Chirurgia per il cancro, comprese le procedure chirurgiche oncologiche come la dissezione linfonodale ascellare
● Trattamento di radioterapia
● Lesioni o traumi in una determinata area del corpo.
● Procedure chirurgiche oncologiche come la biopsia del linfonodo sentinella e la dissezione radicale che richiedono l’escissione di linfonodi o vasi regionali possono portare allo sviluppo di linfedema
secondario.
● Tumori ricorrenti o tumori maligni che si sono metastatizzati ai linfonodi.
● Lesioni ostruttive all’interno del sistema linfatico
● Vasi linfatici infetti da specifici batteri (filariosi).
● Danni iatrogeni (da farmaci)
● Tessuto cicatriziale che oblitera il lume dei vasi linfatici.
● L’edema da trombosi venosa profonda (TVP) o cause non ostruttive di insufficienza venosa cronica alle estremità possono portare a linfedema secondario.
Sebbene non esista una cura definitiva per il linfedema, con una corretta diagnosi e gestione, la sua progressione e le potenziali complicanze possono essere gestite con successo.
Una diagnosi precoce di linfedema è importante perché aumenta significativamente il successo della terapia anticipando le controindicazioni, se trascurato.
Il corretto inquadramento clinico-strumentale del paziente affetto da linfedema si avvale di anamnesi sia mediche che fisioterapiche in associazione a referti di esami strumentali, finalizzate alla conferma diagnostica e monitoraggio del linfedema.
Nelle prime fasi della malattia, condizioni concomitanti, come l’obesità, la lipodistrofia e l’insufficienza venosa possono rendere la diagnosi impegnativa.
Fondamentale per diagnosticare e trattare i casi sia lievi che precoci per arrestare la progressione di questa condizione permanente e spesso debilitante.
La diagnosi si basa su l’insieme di varie osservazioni cliniche mediche in associazione all’analisi dei referti strumentali.
La fisioterapia
Affinché i pazienti possano migliorare la loro base di conoscenze e apprendere utili strategie di gestione e coping basate sull’evidenza, i pazienti devono essere indirizzati a uno specialista in possesso di certificazione nel trattamento e nella gestione del linfedema come un fisioterapista specializzato.
Un lavoro ottimale infatti si ha con un team specializzato e multidisciplinare. Attualmente non esistono linee guida standard per la diagnosi di linfedema.
Non esiste ancora una cura per il linfedema e l’obiettivo della gestione è limitare la progressione della malattia e prevenire le complicanze.
Nel 1995, il Comitato esecutivo dell‘International Society of Lymphology ha precisato, in un consensus document, le metodiche diagnostiche e terapeutiche dei linfedemi”: drenaggio linfatico manuale (DLM), bendaggio compressivo a più strati ed esercizi decongestionanti costituiscono le misure terapeutiche essenziali per il trattamento del linfedema.
Il trattamento dei linfedemi si svolge in due fasi:
● la fase decongestionante
● la fase di mantenimento.
Lo scopo della fase I è quello di mobilizzare e ridurre il fluido arricchito di proteine congestionato e, se presente, ammorbidire e ridurre l’aumento del tessuto connettivo. L’obiettivo della fase II è quello di ottimizzare e preservare i risultati già raggiunti al termine della fase I.
Il piano di trattamento e le fasi devono essere sempre condivise con il paziente.
In caso di complicanze (micosi, papillomatosi, ipercheratosi, linforrea eccetera), questa fase inizia con il trattamento della cute.
Quando le complicanze dermatologiche non rappresentano più una controindicazione al trattamento fisioterapico decongestionante, il fisioterapista inizierà con la fase decongestionante intensiva delle sedute di drenaggio linfatico la cui frequenza sarà concordata con il medico o specialista di riferimento.
Nel momento in cui si osserva la riduzione dell’edema nel quadrante del tronco che corrisponde all’arto colpito, o già fin dalla prima seduta se il quadrante è libero, il DLM deve essere associato al bendaggio compressivo.
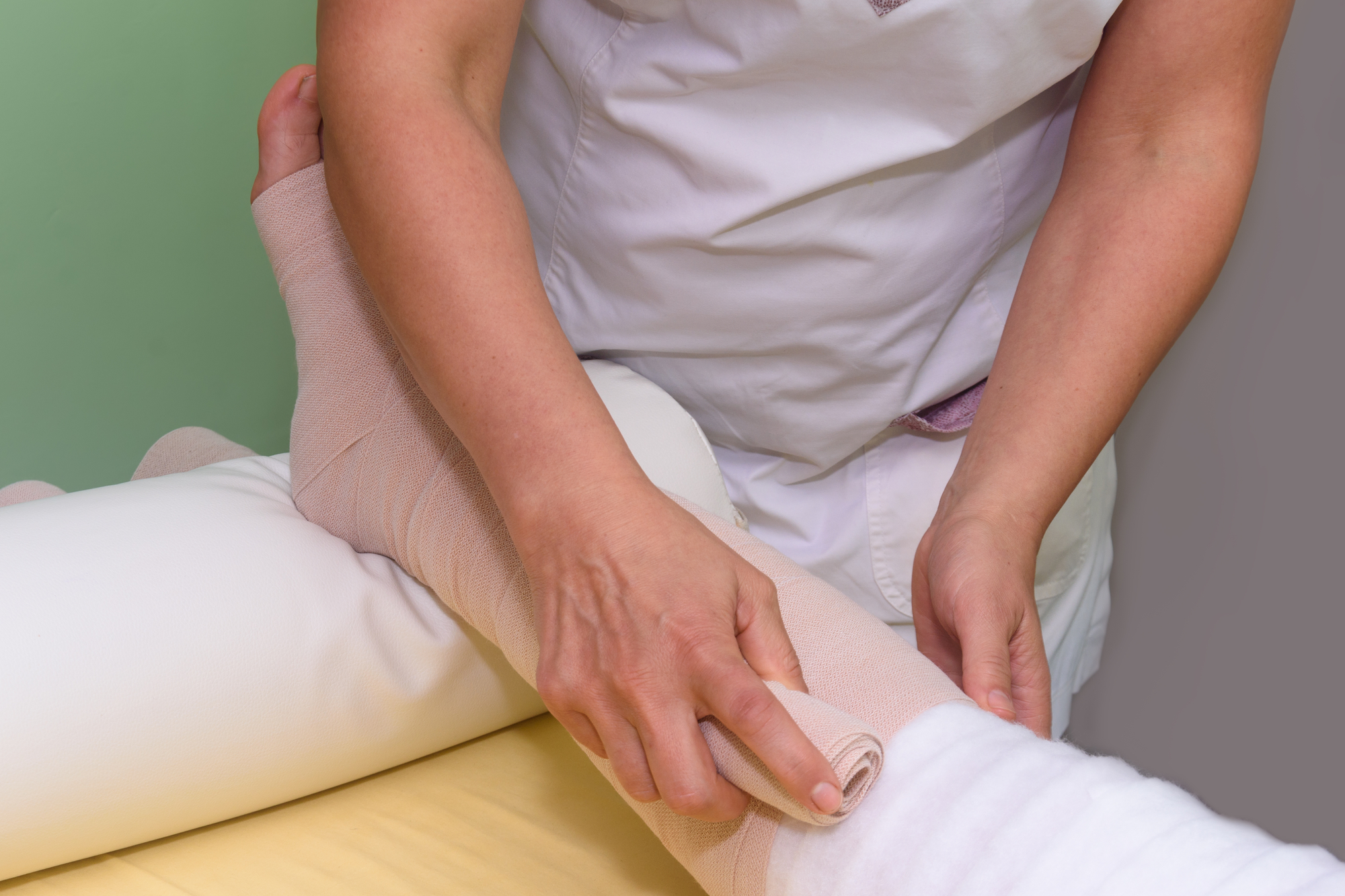
Il bendaggio compressivo
Nella fase intensiva del trattamento, la terapia compressiva viene somministrata utilizzando bendaggi a breve estensibilità in combinazione con materiali di imbottitura appropriati.
L’uso di bende a bassa elasticità per avvolgere l’intero arto incoraggia il fluido linfatico a rifluire verso le stazioni linfatiche di riferimento e a mantenere i risultati ottenuti con il linfodrenaggio svolto precedentemente.
Gli obiettivi generali del bendaggio compressivo sono i seguenti:
• Per creare un gradiente di compressione palpabile dall’estremità distale a quella prossimale dell’estremità.
• Per creare un ambiente di compressione linfatica funzionale, efficace, confortevole e durevole.
La scelta del materiale e la tecnica di applicazione devono essere adattate individualmente: un materiale inadatto o mal posizionato può aggravare l’edema. La pressione esercitata dipende dalla tecnica e dalle proprietà del materiale: poiché sia le tecniche sia i materiali disponibili sono molteplici, risulta impossibile standardizzare i livelli di pressione.
Gli esercizi
Verranno anche eseguiti e suggeriti esercizi decongestionanti, l’esercizio leggero favorisce il drenaggio linfatico e l’assorbimento delle proteine attraverso la contrazione muscolare.
L’obiettivo del programma di esercizi è migliorare la circolazione linfatica e massimizzare la capacità funzionale.
Per promuovere la compliance del paziente, è importante creare un protocollo di esercizio che sia facile da apprendere e da eseguire.
Protocolli brevi dovrebbero essere insegnati e adattati alle esigenze individuali e ai limiti del paziente.
L’attività fisica porta a anche una diminuzione dei sintomi di ansia o depressione, indice di massa corporea, mortalità e rischio di recidiva e una migliore qualità della vita.
L’ esercizio fisico è prescrivibile al pari di un farmaco. Nello specifico si può prescrivere il dosaggio e la formulazione di un’attività motoria per ogni singolo individuo e in relazione al suo stato fisiologico e/o patologico. L’ esercizio fisico ha pochissimi effetti collaterali e, anzi, costituisce uno degli elementi più
importanti a nostra disposizione in termini di prevenzione di malattie croniche e relative complicanze.
La fase di mantenimento
Infine, fase di mantenimento solitamente più lunga, dove è prevalente la cura della cute, l’uso di tutori elasto-compressivi a trama piatta e solitamente di classe II consigliati dagli specialisti, gli esercizi con elasto-compressione e, ove necessario, il linfodrenaggio manuale e il bendaggio multistrato circa una
volta a settimana.
Il linfedema è una patologia cronica, progressiva con gravi implicazioni fisiche e psicosociali.
Ritornare ad accettarsi per migliorare le relazioni sociale e migliorare l’autostima, fanno parte del trattamento.
Il linfedema può essere un colpo secondario alla loro benessere emotivo, causando sintomi di ansia, depressione e disabilità funzionale nella loro vita quotidiana (difficoltà in ambito domestico, professionale, sociale e sessuale).
L’ideale sarebbe che professionisti della salute mentale, insieme ad altri membri del team di trattamento, collaborassero per aiutare i pazienti a far fronte agli sforzi riabilitativi, che richiedono perseveranza e compliance da parte del paziente.