La rimozione endoscopica dei polipi colorettali riduce l’incidenza e la mortalità del cancro del colon-retto (CRC). Intervista al dott. Enzo Masci, gastroenterologo CDI
Il carcinoma del colon retto (CCR) nel mondo è la terza neoplasia più frequente, e la seconda causa di morte tumorale. Nella grande maggioranza dei casi si sviluppa da lesioni precancerose diagnosticabili e rimuovibili per via endoscopico. Per queste ragioni è un ottimo candidato per i programmi di screening.
I programmi di Screening del colon-retto sono attivi in quasi tutti i paesi Europei, con modalità di selezione dei pazienti diverse.
La colonscopia, il test di screening più affidabile
Tuttavia, il test di screening più affidabile è la colonscopia, in grado di ridurre la mortalità dell’80% nel colon distale e del 40-60% nel colon prossimale, anche se ha alcuni svantaggi quali il fastidio di effettuare una pulizia intestinale e alcune complicanze, che sono poco frequenti.
La recente revisione dell’evidenza disponibile sui dati Italiani ha dimostrato, dopo un certo numero di anni dall’avvio degli screening, che il numero di tumori e interventi per tumore è diminuito e che il rischio di morire per CCR tra gli aderenti allo screening è risultato inferiore dal 36 al 41% rispetto ai non partecipanti, confermando quanto è stato evidenziato negli studi internazionali. Infatti, già nel 1993, il National Polyps Study ha dimostrato che l’asportazione di tutti i polipi diagnosticati durante la colonscopia aveva ridotto l’incidenza di cancro del colon dal 76 al 90% dei casi.
Quando iniziare
Lo screening va iniziato all’età di 50 anni, ma, in caso di presenza di familiarità per tumori o polipi del colon retto, può iniziare prima, se il familiare ha avuto la lesione prima dei 60 anni e deve essere ripetuto ogni 5-10 anni. Non si considera più un’età limite per lo screening, ma va continuato qualora il paziente sia in buone condizioni di salute e non sia affetto da gravi comorbidità.
La qualità dell’esame fondamentale per la riuscita dello screening
La qualità della colonscopia è molto importante e per questo in ogni Centro devono essere monitorati gli indicatori di qualità dell’esame (raggiungimento del cieco, pulizia intestinale, tempo di retrazione, tasso di identificazione degli adenomi). Il raggiungimento del cieco deve avvenire in oltre il 90-95% dei casi.
La polipectomia endoscopica
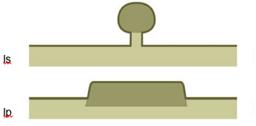
È necessario assicurare ai pazienti che si sottopongono a screening una colonscopia di qualità, ma anche la capacità di rimuovere tutti i polipi trovati durante l’esame. Oggi, utilizzando le diverse tecniche disponibili, è possibile rimuovere la maggioranza dei polipi, riservando alla chirurgia un numero estremamente limitato di casi. La polipectomia endoscopica consiste nella rimozione dei polipi, che si possono presentare con una base di impianto provvista o meno di peduncolo (polipo peduncolato o sessile Figura 1).
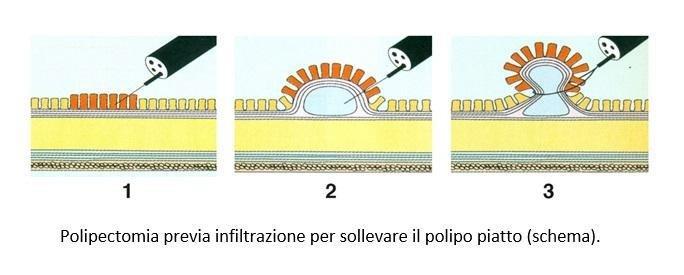
Nel caso dei polipi sessili, cioè senza peduncolo, si utilizza una tecnica differente, la mucosectomia (Figura 2). Per rimuovere la mucosa e il polipo li si solleva infiltrando del liquido sotto il polipo, creando quindi artificialmente un peduncolo.
Nei casi in cui non sia possibile ottenere il sollevamento della lesione con infiltrazioni di liquido o sia necessario asportare anche gli strati più profondi (recidive di polipi nella stessa sede di pregressa asportazione endoscopica o chirurgica, formazioni polipoidi con infiltrazione più profonda della pareti, tumori limitati alla mucosa) è disponibile una nuova tecnica (resezione Full-tickness) con la quale è possibile rimuovere la parete dell’intestino a tutto spessore, assicurando radicalità del trattamento ed evitando la chirurgia.
Fondamentale è il follow-up nei pazienti in cui sono stati trovati e rimossi dei polipi.
Raccomandazioni per la sorveglianza post-polipectomia
Recentemente sono state aggiornate le Linee Guida per la sorveglianza dopo polipectomia. In particolare, è stata posta enfasi sull’importanza di stratificare il rischio di recidiva di neoplasia avanzata in base alle caratteristiche della lesione iniziale, controllo a 5-10 anni per i polipi a basso rischio e a 3 anni quello per quelli a più alto rischio.
• I pazienti con piccoli polipi rettali iperplastici dovrebbero essere considerati come quelli con colonscopia normale; controllo endoscopico dopo 5 anni.
• I pazienti con solo 1 o 2 piccoli (<1cm) adenomi tubulari con displasia di basso grado dovrebbero sottoporsi ad ulteriore colonscopia dopo 3- 5 anni (valutazione basata su fattori clinici, precedenti reperti endoscopici, storia familiare, la preferenza del paziente, il giudizio del medico).
• I pazienti con 3-10 adenomi, o almeno un adenoma >1 cm, o almeno un adenoma con componente villosa, o con displasia di alto grado dovrebbero sottoporsi a colonscopia dopo 1-3 anni. Se la colonscopia di controllo è normale o evidenzia solo 1 o 2 adenomi non advanced, l’ulteriore intervallo prima del controllo dovrebbe essere di 5 anni.
• I pazienti con più di 10 adenomi ad un esame dovrebbero essere controllati a breve, tenendo presente la possibilità di una sindrome familiare.
• I pazienti in cui è stato rimosso un adenoma in frammenti dovrebbero sottoporsi a controllo dopo 2-6 mesi per verificare l’assenza di residui. La radicalità dovrebbe essere valutata endoscopicamente ed istologicamente.