Si tratta di un microrganismo innocuo nell’ambiente, ma può causare infezioni opportunistiche quando entra nel corpo umano, specialmente nelle persone con un sistema immunitario indebolito.
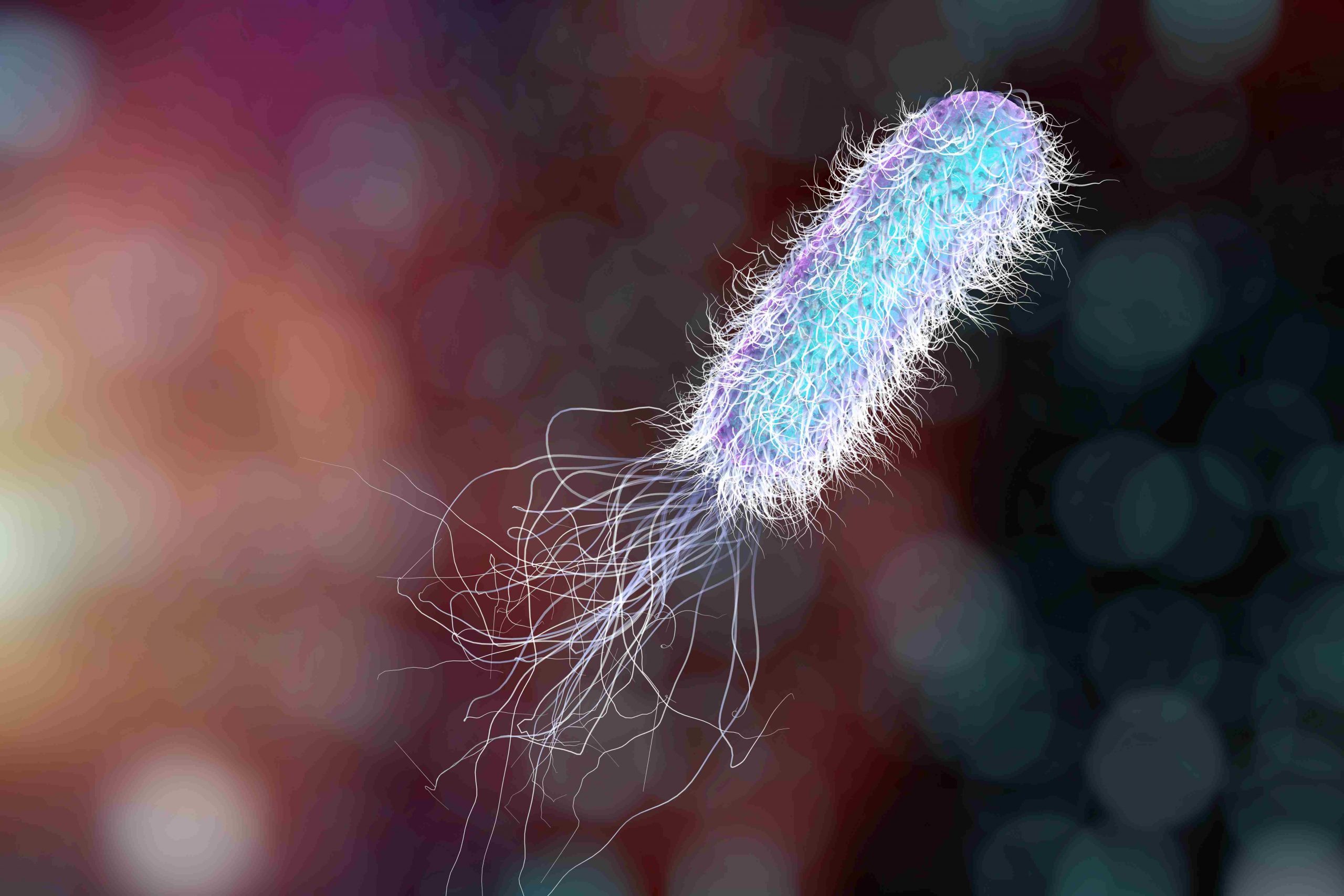
Pseudomonas aeruginosa è un batterio diffuso in maniera ubiquitaria nel suolo e nelle acque. In generale predilige ambienti umidi.
Si tratta di un microrganismo innocuo nell’ambiente, ma può causare infezioni opportunistiche quando entra nel corpo umano, specialmente nelle persone con un sistema immunitario indebolito.
E’ un piccolo batterio a forma di bastoncello (lunghezza di 1,5 – 3 μm e larghezza compresa tra 0,5 e 0,8 μm).
- Gram negativo, cioè negativo alla colorazione di Gram (test relativamente veloce utilizzato per rilevare la presenza e identificare grossolanamente i batteri).
- Aerobio, cioè prolifera in presenza ossigeno.
- Mobile per la presenza di un unico flagello polare. Produce tossine di varia natura (elastasi, collagenasi, proteasi, lipasi) che provvedono alla distruzione del tessuto circostante, favorendo la progressione del microorganismo.
- Altre tossine proteiche (esotossina A, citotossina, emolisine, piocianina): sono implicate nei meccanismi di virulenza.
Nell’uomo, si comporta da patogeno opportunista e, occasionalmente, si può ritrovare nelle regioni cutanee ascellari, inguinali ed anogenitali di soggetti sani. In condizioni normali, Pseudomonas aeruginosa è stato isolato in circa il 10% dei campioni di feci umane.
Pseudomonas aeruginosa: quando si comporta da patogeno?
Nel soggetto sano adulto, le infezioni da Pseudomonas aeruginosa sono piuttosto rare.
Nel bambino in buona salute, le malattie da Pseudomonas aeruginosa sono limitate a processi infettivi locali nel sito di attacco: otite esterna, infezioni urinarie, dermatiti (intertrigine).
Nei soggetti immunocompromessi per malattie metaboliche o ematologiche, per tumori, prolungata terapia antibiotica o chemioterapia, l’infezione da Pseudomonas aeruginosa può divenire disseminata e provocare, per esempio, polmonite, endocardite, peritonite, meningite e grave setticemia.
Pseudomonas aeruginosa e malattie dell’orecchio
Una delle sedi dove con maggior frequenza si manifesta un’infezione da Pseudomonas è l’orecchio. Questo perché è un batterio che normalmente è presente nella pelle e quindi in condizioni particolari sviluppa un’infezione.
Dividiamo le localizzazioni dell’infezione in orecchio esterno e orecchio medio.
L’orecchio esterno è composto dal padiglione, dalla conca e dal condotto uditivo esterno, quindi il timpano è indenne. Sono tipiche le infezioni nei nuotatori, nei portatori di eczema o psoriasi dell’orecchio più o meno associate a malattie sistemiche come il diabete, l’insufficienza renale o malattie autoimmuni. Il quadro è tipico con gonfiore della cute del condotto e secrezione, molto dolore al contatto con l’orecchio. Nei quadri maggiori tutto il padiglione è rosso e gonfio e ci sono linfonodi reattivi. Spesso il quadro è misto tra un’infezione batterica multipla, una micosi e un’infezione da Pseudomonas. Questo è sovente dovuto a terapie antibiotiche inadeguate. La terapia antibiotica sistemica è indicata unicamente ai casi di diffusione dell’infezione al di fuori dell’orecchio esterno utilizzando cefalosporine ad ampio spettro o cinologici.
La terapia elettiva è locale: è necessario asportare tutto il materiale desquamato dalla cute del condotto cercando di ottenere lo spazio migliore per instillare la terapia locale. La terapia locale è spesso multipla a causa appunto delle diverse specie batteriche e micotiche: inizia con gocce a base di antibiotici e steroidi efficaci contro lo Pseudomonas (cefalosporine terza generazione, chinologici), per poi proseguire per un intervallo maggiore con prodotti a base di alcool borico per evitare la frequente recidiva e favorire la desquamazione della cute. E’ molto raro che la malattia diventi cronica e quindi necessiti di procedure chirurgiche.
L’orecchio medio è composto dalla membrana timpanica, dalla cavità timpanica che contiene la catena ossiculare, le due finestre ovale e rotonda che lo mettono in comunicazione con l’orecchio interno, la tuba che comunica col rinofaringe, l’attico che comunica con la mastoide e il nervo facciale. Le otiti medie acute non sono praticamente mai dovute ad uno Pseudomonas, se non in condizioni generali predisponenti, i germi interessati sono tipicamente respiratori e l’infezione è per via nasale/tubarica. L’infezione da Pseudomonas è sempre conseguente ad una contaminazione dell’orecchio medio da parte della flora batterica cutanea; quindi, da una comunicazione attraverso la membrana timpanica e si configura comunque come una complicanza di un quadro cronico (timpanosclerosi, perforazioni timpaniche, colesteatomi, granulomi etc.).
La sintomatologia è molto più subdola, inizialmente solo secrezioni verdastre e maleodoranti dall’orecchio con poco o nessun dolore. Purtroppo, le possibili complicanze locali dell’infezione sono molto gravi: diminuzione udito, vertigini, paralisi del facciale. La condizione di cronicità della patologia dell’orecchio medio che ha fatto da fattore predisponente all’infezione da Pseudomonas, rende difficile eradicare il germe sia con terapia sistemica (antibiotici per os o ev) che con terapia locale. E’ necessario utilizzare medicazioni locali per asportare tutto il materiale necrotico e instillare antibiotici efficaci per lo Pseudomonas e nello stesso tempo non ototossici per controllare almeno la diffusione dell’infezione. In alcune condizioni come il colesteatoma ed i granulomi è necessario programmare un intervento che risolva radicalmente il problema. Nelle altre condizioni predisponenti come le perforazioni timpaniche e le timpanosclerosi spesso si riesce a eradicare l’infezione che però potrà ripresentarsi se non si programma un intervento ricostruttivo.